心臓血管外科
■インフォームド・コンセントとは ■当科の診療方針(モットー)
■循環器で扱う病気と治療法の理解のために 輸血療法・自己血輸血とは
■心臓手術に迷っている方へ、セカンド・オピニオン
■これから当院で心臓血管手術を受けるかたへ ■すでに病院で心臓血管手術を受けたかたへ
■外来診療担当医表 ■スタッフ紹介 ■ご注意事項
外来診療担当表
令和6年4月1日
| 診療科 | 受診方法 | 月 | 火 | 水 | 木 | 金 |
|---|---|---|---|---|---|---|
| 心臓血管 外科 |
初診・再診 | 盆子原 幸宏 | 休診日 (手術日) |
赤司 佳史 | 休診日 (手術日) |
久米 悠太 |
| 専門外来 | 弁膜症外来 | 静脈瘤・ 末梢血管外来 |
大動脈外来 |
受付時間:平日 8:30~10:30
初診には紹介状が必要となります。
専門外来は、予約センターを通して完全予約制となります。
 ● 当院は3次救命救急病院に指定されています。24時間、放射線技師、臨床検査技師、臨床工学士がスタンバイし、緊急手術(大動脈解離、胸腹部大動脈切迫破裂、心室中隔穿孔、急性動脈閉塞症)が可能です。
● 当院は3次救命救急病院に指定されています。24時間、放射線技師、臨床検査技師、臨床工学士がスタンバイし、緊急手術(大動脈解離、胸腹部大動脈切迫破裂、心室中隔穿孔、急性動脈閉塞症)が可能です。
● 横浜市の地域医療の中核病院として位置づけています。長期実績の確かな標準的な心臓血管領域の診断治療サービスを提供しています。
● 高齢者・ハイリスクな患者さんには低侵襲な人工心肺を用いない冠動脈バイパス手術(OPCAB)を行い、術後QOL向上に努めています。
● 真のインフォームド・コンセントとは何かを常に考え、一生に一度あるかないかの心臓手術入院を良い入院だったと振りかえれるものにしたいと考えています。
● 随時セカンド・オピニオンに対応します。
● 総合病院としての機能を発揮し、他の併合疾患の治療を平行して行えます。(形成外科的傷の修復、耳鼻科での声枯れの精密検査や治療、リハビリテーション、頭痛や脳梗塞の併発時の脳外科診察、治療、婦人科疾患合併時の対応など)

インフォームド・コンセント
最新鋭医療機器や最先端治療が大切であることは言うまでもありませんが、今医療に求められているものは、わかりやすい透明な医療でしょう。十分に理解したうえで、検査や治療を受けていただくこと(インフォームド・コンセント)です。10年以上前から提唱され、日本でもようやく患者―医師同士が同じ目線で向き合う姿勢ができてきたようです。しかし心臓血管外科領域の病気や治療方法を分かりやすく説明する工夫や努力は未だ十分とは言えません。私たちは理想的インフォームド・コンセントを目指し実行します。

当科の診療方針(モットー)
心臓血管の手術を受けたかたに話を聴いてください。どれほど大変であったか。
大人でも手術後は箸さえ重く感じるのです。入院から手術、退院まで合併症を起こさぬよう絶えず注意を払い続ける医療側の苦労は相当なものです。
患者さんには入院中、合併症を起こすことなく、退院までがんばっていただくために、病気自体を十分理解することがとても大切です。
しかし心臓血管外科で扱う病気、特に治療法は少しばかり専門的で理解しにくいかもしれません。私たちは丁寧に理解容易な説明に心がけています。患者さんも丸投げで「先生にすべてお任せします」と言わないでほしいのです。
患者さんも病気の理解のため積極的に勉強していただくこと、つまり両者(医師と患者)がともに努力していくことが、インフォームド・コンセントのうえで不可欠です。
当科のホームページを今ご覧のかたはすでに病気理解のための一歩を踏み出したわけです。当院に入院された際には「これから何をされるのだろう?」「明日はどんな状態になっているのだろう」「いつ退院できるのか」。
そんな不安を抱くことなく、元気で退院していただきたいと思います。
外科チームによる回診
手術では人工心肺を用いたり、全身麻酔をかけたり体に大きな負担を強いることばかりです。しかし私たち医療者ができることは、術後の合併症の併発に注意し、体力の回復を見守り後押しすることです。
言い換えれば、患者さんご本人の力(いわゆる体力)で手術の侵襲から立ち上がり、回復していくのです。前兆を早期に見つけ合併症を防ぐため、患者さんの発する SOS信号(訴えや徴候)はとても重要です。特に高齢者では、術前に症状や病気が隠れていることがあります。
術後体力の低下とともにそれらが現れることがあります。循環器以外の症状に対しては、総合病院の利点を生かし、他科専門医と連絡し迅速な診断や治療を行います。

循環器で扱う病気と治療の理解のために
循環器とは何ですか
循環器という言葉、皆様は大変難しそうな言葉だと思いませんか。しかしこの『循環器』という言葉の理解なしにはインフォームド・コンセントは成り立ちません。循環器系の病気を理解するうえで非常に大切な『循環器』についてはじめに説明しましょう。
【人間が生きるために必要な最低限3つの条件とは】
 酸 素:人間は呼吸して、空気の2割しかない酸素を肺で効率よく取り込んでいます。
酸 素:人間は呼吸して、空気の2割しかない酸素を肺で効率よく取り込んでいます。
この呼吸運動がないと窒息して生きてはいけません。
 栄 養:食物を咀嚼し、胃液で形を崩します。
栄 養:食物を咀嚼し、胃液で形を崩します。
小腸で消化液と混ざり、ゆっくりと小腸の粘膜からその栄養分が吸収されます。
大腸では水分を吸収し、残り滓を大便として体外に出します。
小腸では炭水化物、たんぱく質、脂肪が取り込まれます。
血液の循環:人間の体に約70兆個の細胞があります。この細胞がすべて円滑に機能しなければ生きていられません。
細胞がしっかり機能するために、酸素と栄養が必要です。
細胞は酸素を使って栄養を燃やし、二酸化炭素と燃えカス(老廃物)を排出します。まるで自動車のエンジンのようです。
この燃焼活動のおかげで体が温かいのです。呼吸するだけで、酸素を肺にためているだけではだめです。
また栄養も吸収され腸に溜まっているだけではだめです。
生きるために、全身の一つ一つの細胞に酸素と栄養を運ばなければなりません。
酸素と栄養を運ぶものが血液で、血液の運搬を司る臓器が循環器と呼ばれるものです。
ですから、最低生きるために必要なものは酸素、栄養、血液の循環になります。
循環器はポンプとパイプからできている
次に『循環』とは何でしょうか。循環とは行ったっきりでなく、必ず帰ってくることです。
循環バスと同じで、血液も同じような流れをします。
行きが動脈、帰りが静脈となります。
行きの動脈バスに乗るのは酸素と栄養、帰りの静脈バスに乗るのが二酸化炭素と燃えカス(老廃物)です。
さて血液は液体で効率よく全ての細胞に流す必要があります。血液を流すしくみは都市の上下水道と同じです。
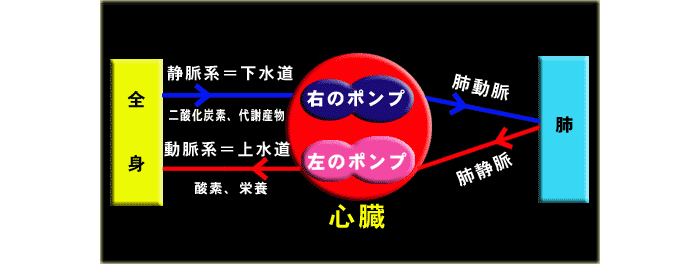
ポンプとパイプが必要です。ポンプが心臓、パイプが血管です。
1.ポンプ=心臓:胸の中心にやや左にあります。正常の大きさは人の握り拳位です。
円錐型の筒状の筋肉が収縮、弛緩することで、筒の中に血液を汲み取っては汲み出す動作を繰り返しています。
心臓は二つの筒に分かれていて、左側を左室、右側を右室といいます。ふつう、血圧と言っているのは動脈に
血液を流すこの左側の 部屋(左室)の圧です。左室肺から綺麗な血液(酸素を取り込み真っ赤な色)をくみ取り、
全身に酸素と栄養を含んだ血液を流しています(上水道ポンプ)。
一方、右室は全身の静脈から帰ってきた汚い血液(酸素が少ないどす黒い色)を肺という浄水場に流し込む
下水道ポンプです。
肺に送り出された血液は肺で二酸化炭素を出し、酸素を取り込んで綺麗な血液となり、左側の心臓に入っていきます。
2.パイプ=血管:血管は行きが動脈、帰りが静脈です。行きの動脈は心臓が出発点です。
心臓を出た血液は最初に太い大動脈という国道を通ります。
大動脈に出た血液は、腕の動脈、頭の動脈、お腹の動脈などを出しながら、足の動脈に分かれていきます。
動脈は国道、県道、町道、私道と分かれていき、最後は細胞一つ一つをあぜ道のように取り囲む細動脈となり、血液を細胞に供給して終点となります。
帰り道である静脈はこのあぜ道が起点です。
二酸化炭素や燃えカスを細胞から取り込んだ汚い血液は徐々に集まって大きな流れとなり、最後は大静脈となって右側の心臓に帰っていきます。
この汚い血液は右側の心臓から肺に送り出され再び綺麗になってまた左の心臓から全身に送られるのです。
これが血液の循環であり、この血液の流れを司るのが血管となります。
心臓血管外科医は配管工
心臓血管外科の仕事は血液の流れを正常にするため、手術で修繕すること、配管工のような仕事です。
具体的に言えば、膨れて破裂しそうな血管を人工血管に換えたり、詰まりそうな血管を掃除したり、バイパスして別に血液の流れを作ったり(バイパス手術)、悪くなった弁を取り替えたり(人工弁の手術)、心臓の代わりに別のポンプを付けたり(人工心臓、心臓移植)しています。
もう少し、詳しく心臓血管の病気について話して行きましょう。
 【大動脈瘤とは?】
【大動脈瘤とは?】
大動脈瘤には、大きく分けて、解離性大動脈瘤と真性大動脈瘤の2つがあります。
①解離とはパイプである血管の内側の壁に亀裂が入り、血液が亀裂に流れ込んで、(外側は丈夫なため)血管の壁の間を血液が裂いていく病気です。
(裂ける時、背中と胸の激烈な痛みが特徴的です。高血圧をお持ちのかたは要注意です。)
②真性大動脈瘤はパイプである血管の壁に長年の使用でゴミが溜まり(動脈硬化)、壁が腐って弱くなり膨れている状態です。破裂するまでは無症状ですが、破裂すると出血性ショック状態(危篤状態)に陥り、病院にたどりついても助からないこともあります。(このような状態ですと緊急手術をしても助かる可能性は50%以下です。)
起こる場所は、横隔膜より上の大動脈(血液の国道)である胸部大動脈と、横隔膜より下の腹部大動脈によく起こります。町の道に埋められている古い土管の破裂に似ています。
古くなると血管が瘤状にふくらみ、破裂します。
まず、動脈に流れる血液をサラサラにすることが動脈硬化予防に大事です。
揚げ物などの油っぽいものを食べていると、血管の壁には油がついて、腐りやすくなるし、たばこ(ニコチン)なども壁を傷付ける原因です。
破裂する前に手術して人工血管で換えれば、手術前とほぼ同じ健康状態を維持できます。
【狭心症、心筋梗塞に対する冠動脈バイパス手術とは?】
冠動脈とは聞き慣れない言葉でしょう。医師もつい(患者さんも知っていなければならないように)使ってしまいます。(反省!)
狭心症の方はまず、冠動脈の理解から始めましょう。心臓は筋肉でできていると話しました。
この筋肉は24時間365日休まず動いています(動かなければ死んでしまいます)。心臓の筋肉は筒状で収縮します。
その筋肉の外側に心臓を取り囲むように栄養と酸素を送る血液の通り道(血管)がついています。
心臓の冠のように見えるので冠動脈と言われる動脈です。足の筋肉に血液を送る動脈と何ら変わりません。
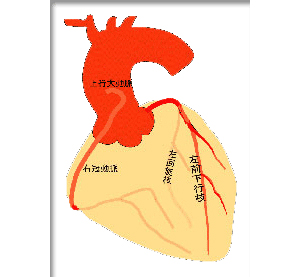 狭心症:冠動脈も大動脈と同じように年齢とともにコレステロールが沈着し、血管の壁が硬くなって(動脈硬化)狭い場所ができてきます。
狭心症:冠動脈も大動脈と同じように年齢とともにコレステロールが沈着し、血管の壁が硬くなって(動脈硬化)狭い場所ができてきます。
これを冠動脈狭窄といい、この狭い場所より下流が血液が流れにくくなり、心臓の筋肉に酸素や栄養がいきにくくなります。安静にして心臓の鼓動もゆっくりなら、症状はありません。しかし、急に動いたりして血圧や脈拍が増えると心臓が一生懸命動きます。この状態では心臓は安静時より、より多くの血液(酸素と栄養)を必要とします。
しかし血管の狭窄のため必要な量の血液を受け取ることができず、締め付けられるような痛みを自覚します。
(心臓は大事なので痛みも特別です)この痛みを狭心痛といい、この状態を狭心症といいます。
心筋梗塞:狭心症の状態を放置すると、血管の壁にある山は徐々に成長し、その山に当たりながら流れる血液が、少しづつ固まり、最後には血栓が完全に血管を詰めてしまいます。(専門的には急性冠症候群といいます)詰まった瞬間から、その下流の筋肉には血液が流れず、筋肉は死んでしまいます。(激烈な痛みが襲います。)
これを心筋梗塞と言います。
さて、少し話しを戻しましょう。
(心臓の)冠動脈の血液の流れは、村に流れる川の流れに例えることが出来ます。
川が上流で堰き止められる場合と、下流で堰き止められる場合では、潤される田畑の面積が異なります。
同じように、冠動脈の上流で閉塞が起これば心臓の筋肉のほとんどが死んで、心臓は馬力が無くなり全身に血液を流す働きを失います。
死んだ心臓の筋肉の壁は脆くなり、心臓の壁が裂けてしまう(心臓破裂)も起こりえます。
逆に冠動脈の下流で閉塞は起これば、筋肉の一部だけに障害を残すのみで心臓の馬力はほとんど変わりません。

では、どう治療すればいいのでしょうか?
心筋梗塞の殆どは、心臓カテーテル検査と同時に行われるカテーテル治療(風船療法とステント治療)で、狭い場所や詰まった場所を拡げて血液の流れを復元します。
しかしカテーテルで治せない時、狭い場所の下流に別ルートの血液を流す道(バイパス)を作ってあげることができます。
これを冠動脈バイパス手術と言います。胸の内側の動脈や胃の一部の動脈、腕の動脈などを使って別のルートを造り、血液の不足している所に血液を流します。
当科では手術による身体的負担(手術侵襲)軽減のため、人工心肺を使わずに、手術を行っています。手術前に大きな合併症がなければ、ほとんどの患者さんが2週間以内に退院できる状態まで回復しています。
【弁膜症とは?】
心臓には大きく二つの部屋(左室と右室)があることを話しました。その二つの部屋の前に、血液の流れを整列させる心房という部屋が左右にあります。
この部屋を含めると心臓には4つの部屋があり、血液の流れに沿って、静脈(全身から汚い血液)→右房→右室→肺(浄水場)→左房→左室→動脈(全身へ綺麗な血液)となります。
この一方向の流れは各4つの部屋の出口に付いている4つの弁がなければ全く維持されません。
汲み取っては汲み出す動作は、血液が前の部屋に逆戻りしないから汲み出せるのです。その役目が弁です。
ところが、この弁、生まれつき形が異なったり、加齢とともに硬くなって動かなくなったりすると、心臓の部屋に血液が余計に溜まって心臓の筋肉が引き伸ばされて肉離れを起こしたり、肺で血液が渋滞して息切れや呼吸困難などの症状が出てきます。これが弁膜症です。
弁が硬くなって血液が通過しにくくなる弁狭窄症と、弁が広がって完全に閉じず、血液の逆流を起こす弁閉鎖不全症の二つがあります。
治療法は、弁形成手術や人工弁と取り替える人工弁置換手術です。
さて話はまた多少外れますが、血液が血管の中でも固まる(凝固)条件をご存じでしょうか?
血液は固まると動脈を詰める危険性があり、とても危険です。血液が固まる条件は
①空気と触れると固まる(かさぶた)、
②自分の血管内腔の組織以外のものと触れると固まる、
③整って流れないと固まる(乱流や血流停止)、
この3つです。
人工弁はどうでしょう?
血液の通り道にある弁が人工だったら、血液は固まってしまいます。
ですから、手術後は抗凝固剤という薬を飲んで、血液の性質を換えないと血栓塞栓症(脳塞栓などの動脈血栓症)を起こします。
この人工弁は、金属で作られた機械弁と動物の心膜を加工して作った生体弁の二種類があります。
機械弁を植え込んだ場合、絶対に抗凝固剤(ワーファリン)の 内服が不可欠で、一生飲まなければなりませんが、弁自体は40年以上の耐久性があると言われています。
一方、生体弁を植え込んだ場合、抗凝固剤の内服は最初の3ヶ月だけですが、耐久性は10~15年と言われて、最初の手術を60歳以前に行うと、再手術が必要になる場合があります。
どちらの人工弁も一長一短がありますので、弁の選択に関して、外科医とよく相談してください。
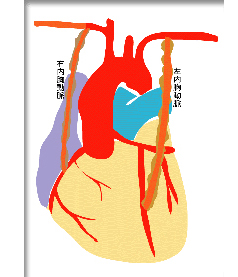 さて、大きな循環器系の病気の本質、手術の必要性についてわかっていただけたと思います。
さて、大きな循環器系の病気の本質、手術の必要性についてわかっていただけたと思います。
加えて大事なお話をしなければなりません。
それは、手術の合併症です。
心臓の手術は、患者さんの血液を送るポンプそのものを弄るのですから、手術中、場合によって別の血液ポンプが必要になります。
これが人工心肺といわれる血液駆動装置です。患者さんの体から汚い血液を抜いて、人工肺という酸素化装置を通し、ポンプでまた患者さんの体に綺麗な血液を返す装置です。
この装置を用いるか、用いない手術かによっても合併症の程度が異なります。
以下に述べる危険性について、詳しくは手術前に担当医師によく説明を受けてください。
人工心肺の危険性
① 抗凝固剤(ヘパリン)による出血性合併症
② 炎症による腎臓、肝臓、肺などの臓器の機能低下
③ 低体温による血液凝固異常と免疫能の低下
④ 脳梗塞
⑤ その他
【手術の合併症とは?】
手術中、手術後に起こる余病のことです。どなたにどのような形でどの程度起こるか予想できません。(手術成功率は100%ではありません。)もちろん、統計的な数値を出せば、97%とか成功率を手術ごとに医学書から引っ張り出すことは簡単です。しかし、「あなたは残りの3%に属しました。残念ですが・・・」と言えば済むわけはありません。「手術を受けられる患者さんには0か100%しかない」という気持ちで私たちは診療にあたっています。
さて、合併症とは、どんなことが起こり得るのでしょうか?いくつか例えを挙げましょう。
1. 心不全・不整脈:
人工心肺を用いて心臓停止下に行う手術(弁膜症手術、大血管手術 、冠動脈バイパス手術)中は、血液(栄養と酸)が心臓の 細胞に供給されません。細胞内に蓄えたエネルギーを使い、細胞の生命を維持しています。
手術前から心筋障害が強かったり、心臓停止時間が長いと蓄えたエネルギーが減少します。
このため手術後の心臓はエネルギーが不足し、心臓の収縮力が低下するため、急性期に強心剤の点滴が必要になります。
また心筋障害は不整脈の原因にもなります。
2. 気管に入れる人工呼吸の管による声枯れ:
命には関わりにくい合併症の代表です。
耳鼻科による専門的な治療が必要なことがあります。
3. 脳梗塞、心筋梗塞などの動脈塞栓:
手術の際、大動脈の心臓に近い部分を機械的に遮断する際、大動脈の壁にある動脈硬化でできた石灰化や粥腫(コレステロールの滓)などが血流再開とともに血管壁から剥がれ血流に乗って飛散することにより起こります。
その他、心臓の奥に隠れていた細かい空気が飛散する空気塞栓や、もともと脳動脈硬化があり、手術中に脳梗塞になっている場合もあります。
脳梗塞による症状は、手術後、昏睡に陥るものから、痙攣発作、手足の麻痺、構語障害など様々です。
4. 呼吸不全:
手術の間近まで喫煙を継続されているかたに多い傾向があります。
術後は全身麻酔や人工心肺の影響で痰がたくさん出ます。
しかし、傷の痛み、寝ている姿勢のため、痰を十分出し切れず、気管の中に溜まって肺炎や無気肺の原因になります。
酸素が十分に体の中に入っていかないため、長期の人工呼吸は必要になることがあります。
稀に経鼻挿管(鼻の穴から気管に管を入れる)、気管切開(首の喉を切って、管を入れる)へと移行していき、回復に数ヶ月を要することがあります。
5. 腸管麻痺(いわゆる腸閉塞):
腹部大動脈瘤の手術などでお腹を開いた時、手術による負担、麻酔の影響などで腸が動かなくなります。
術後2~4日程続きます。
腸が動かない状態では、ご飯を食べると吐いてしまいますので、この間は絶食となり点滴で栄養を補給します。
大動脈瘤の手術で何らかの条件により十分な血行再建が出来なかった場合、腸管の血行不良により腸管麻痺が(4週間以上)続くこともあります。
6. 腎機能不全、肝機能不全:
緊急で手術を必要とする場合に稀に起こります。
手術の前にショック状態で血圧が低く、肝臓、腎臓に血液が十分に流れていない場合、手術で血流が回復した後も影響が続き、回復に時間がかかります。
その他、麻酔薬、薬剤、血液製剤などが原因となる場合もあります。
7. 血液抗凝固剤(ヘパリン)による出血:
人体は目に見えない細かい血管内で血栓形成と消失が繰り返して起こりバランスがとれています。
このバランスが抗凝固剤により崩れ、目に見える大きな出血となることがあります。手術の後、心臓手術部位の出血、脳動脈硬化により脆くなった血管から出血した脳出血などもこれにあたります。
人工弁手術の後などに服用していただくワーファリンは、このバランスを適度に保つため、トロンボテスト、プロトロンビン時間などの血液検査をして服用する量を調節します。
8. 下半身の麻痺(脊髄梗塞):
大動脈瘤手術など脊髄を栄養している血管を止血のため犠牲にすることから、術後両足が動かなくなること(下半身麻痺)が稀にあります。脳梗塞、脳出血などにより手足が麻痺することもないとはいえません。
9. 性機能障害:
腹部大動脈瘤手術など、大動脈瘤近くを走行する神経を犠牲にしなければならない場合があります。なるべく神経に障らず、手術をするよう努力します。
10. 傷の問題(傷が膿んでしまう)=感染症:
手術の終わりに胸の切開を閉じる際、5リッターの無菌水で洗浄します。
抗生剤治療を体の負担のない程度に使います。
耐性菌という多くの抗生剤が効かない菌(MRSA)に侵されると厄介です。
肝臓、腎臓などに副作用の出る強い抗生剤を使う必要が出てきます。
特に手術前の入院期間が2~3ヶ月以上、長期に及んでいるかたは、症状はなくても耐性菌が常在していることがあります。
11. ICU症候群(開心術後せん妄):
麻酔の影響、術後身体的拘束、睡眠不足、手術前の患者ご本人の性格など様々な要因で起こる一種のパニック状態です。
自分が誰なのか、どこに居るのか、なぜICUにいるのか分かりません。
家族の方が分からないこともしばしばです。そのためベッドの上で大暴れすることもあります。
この精神的状態が心臓に直接影響を及ぼすことはありませんが、異よる常な興奮のため医療スタッフや家族に説得も効果がなく、鎮静剤の投与が必要になることもあります。しかし術後血圧が安定していない状態で鎮静剤を使用すると血圧低下などを招く危険があります。
また生命維持に必要な人工呼吸器のチューブや強心剤点滴を自己抜去することもあるため、無視できない合併症の一つと言えます。
この他、予期せざる小さな合併症はたくさんあります。
これらの合併症から、患者さんを守るため、血液検査、レントゲン撮影など、頻回に強いることがあります。そうして得られた治療経験に基づいて、わずかな予兆も逃さず、合併症の予防と早期発見に努めています。
【静脈疾患】
静脈瘤の手術
下肢静脈瘤に対する手術に、多くの施設で高位結紮術と硬化療法の併用療法を行っていますが、当院では再発率が低い根治的なストリッピング手術(静脈抜去術)を原則として、術後残った細かい静脈瘤に硬化療法を追加します。
施設の都合上当院では日帰り手術 (デイサージャリー)は局所静脈結紮手術のみに行っています。日程等外来で御相談下さい。
深部静脈血栓症
下肢の骨近くにある深い静脈が様々な原因で血栓閉塞する病気です。
閉塞部位よりつま先側がうっ血のため浮腫み、筋肉がパンパンに腫れ、とても痛い病気です。足れ痛いため、整形外科や皮膚科を訪れる方が多いようです。
治療は、急性が腫期であれば血栓を溶かす薬を点滴したり、新たな血栓ができないように抗凝固療法を行います。
膝から骨盤にかけて血栓で閉塞する中枢型では、血栓が肺循環へ飛ぶ肺血栓塞栓症を合併していることもあります。
この肺血栓塞栓症は最近ではエコノミー症候群として有名になりました。重症度は様々ですが、致命的な場合もあり決して楽観できない病気です。
ペースメーカー植え込み手術
循環器内科医師が担当医になります。当科はペースメーカー植え込み手術時の技術面のサポートと緊急合併症発症時のバックアップを担当します。
退院後ペースメーカーの管理は循環器内科医が行います。

輸血療法・自己血輸血とは
手術の際輸血が必要になることがあります。輸血は通常の点滴治療とは違います。
他人の血液(一種の臓器)を自己の体内に入れることから、一種の臓器移植と考えることができます。治療ゆえにさまざまな問題点もあり、できるだけ他人の血液を輸血したくはありません。診察と検査の結果、手術前に患者さんの血液を輸血用に採血し、保存できます。以下に挙げるような副作用を避けることができ、医学的に最も安全な輸血方法と言えます。
輸血材料
日本赤十字社の成分輸血か自己血 現在、近親者からの献血は行いません。
最近はB型肝炎ウィルスや緑膿菌で汚染された輸血事故などが報道されていますが、移植片対宿主病(GVHD)やウィルス感染の危険性を考慮すると日本赤十字社の輸血の方が近親者輸血より安全と思います。
輸血の副作用
他人の血液を輸血すると、血液中のリンパ球が移植片対宿主病(GVHD)と呼ばれる致命的な副作用を起こしたり、赤血球が壊れ腎臓を悪くしたり、発熱、蕁麻疹などのアレルギー反応が現れることがあります。B型C型肝炎やエイズウィルスも多くは検査で予防できますが、未だ完全ではなく、多人数の輸血を大量に輸血すれば、その危険性は高くなります。
当科における自己血採血の実際
手術の2-3週前より毎週400ccずつ採血します。当院では専用の自己血採血室がないため、1日入院扱いで病棟で担当医師が採血します。採血中、失われる循環血液量を維持し、血圧の安定を図るため生理食塩水または乳酸化リンゲル液を補液します。1回の採血で100-200mgの鉄を失います。貯血期間中は鉄剤の補給が必要となります。成人女性の10-20%に鉄欠乏性貧血が見られます。女性は原則として鉄剤を服用していただきます。鉄剤の補給に併用して、食事療法も鉄補給の重要な治療となります。肉類、ほうれん草、パセリ、大豆、海苔などを摂ることをお勧めします。
自己血採血が不向きな方
・心臓弁膜症で心不全に対し利尿剤を内服している方:潜在的に脱水状態があり、自己血採血後貧血が悪化する危険性がある。
・大動脈弁疾患で狭心症や失神発作がある方、僧帽弁狭窄症
・不安定狭心症、左主幹部病変

心臓手術に迷っているかたへ、セカンド・オピニオン
心臓血管手術を他院で勧められたかた、手術を勧められたが納得いかなかったかた、様々な個人的事情や地理的条件が問題等。御持参いただいた資料をもとに助言します。
来院時、納得いかないこと、知りたいことなどを紙にまとめてお持ちください。
必ず主治医(手術を勧めた医師)にセカンド・オピニオンを求める旨をお話ください。そして検査結果などの資料を御借りください。
資料がない場合は具体的な助言(手術が必要な否か、病気の重症度、予想される合併症など)はできません。
通常上の外来診療時間(一人当たり10分以内)では、セカンドオピニオンの相談時間が十分確保できません。
そのため必ず予約を取ってください。
もしお迷いでしたら、次の点を外科医に尋ねてみてはいかがでしょう。
1. どの症状や徴候で手術適応となったのか。
2. 別の治療方法はないのか。
3. もし手術を受けない場合、どうなるのか(予後について)。
4. 手術後の健康状態や日常生活のレベルはどうなるのか。
5. 術後よくある後遺症は。
しかし最終的にはご自身で決めなければなりません。

これから当院で心臓血管手術を受けるかたへ
ここでは手術を待機なさっている患者さんが、入院前にしなければならない事、入院から退院までの経過について説明します。これは当院心臓血管外科で行われているプログラムで、他の施設のものとは違うかもしれません。
自宅での手術準備
禁煙
タバコは肺を刺激し、繊毛の運動を障害します。術後肺での酸素取り込み低下の原因となり、術後回復の遅れの原因となります。特に喫煙による閉塞性肺疾患 (気管支喘息や肺気腫)ではタバコの悪い影響が非喫煙者よりも強いことは明らかです。痰の喀出が悪いため、強く大きな咳をしないと十分に痰がとれないこともあり、手術中に締めた胸骨ワイヤーが切れる原因となります。待てる患者さんならば通常2-3ヶ月禁煙期間をとるほうが良いでしょう。
歯科受診のすすめ
人工血管・人工弁の手術、先天性心疾患の手術を受ける方は手術前に歯科受診し、虫歯を治療しておく必要があります。口腔内の感染症は術後人工血管・人工弁に付着し、重篤な人工弁感染性心内膜炎の原因となります。故、手術前に歯や歯肉の感染症を治療しておくことが重要です。出血する処置(抜歯や歯根抜去)では予め抗生剤を服用しなければなりません。あなたの主治医に抗生剤を処方してもらいましょう。冠動脈バイパス手術では歯科受診は必須ではありません。
術後に治療なさっても結構です。
特定の内服薬の中止
血液をさらさらにする薬は手術中血栓の形成を抑えるため、かえって出血の原因となります。これらにはアスピリン(バイアスピリン、バッファリン)、パナルジン、ペルサンチン、ドルナー、オパルモン、プレタールといった薬があります。通常2週前より内服を中止します。 また市販薬の中にはアスピリンが含まれているものもあります。
特に風邪薬や痛み止めです。必ずラベルを確認しアスピリンが含まれていないことを確認して下さい。もし薬局で購入する際は薬剤師に、すでに購入済みの薬については
主治医か病院の薬剤師にお尋ね下さい。
ワーファリンは入院後内服を中止しますので、入院まで継続して下さい。
入院から退院まで
入院
入院日が決まりますと、循環器・心臓血管外科病棟の病棟看護師長から電話で連絡がいきます。もし有料個室をご希望の方はお申し出ください。
入院時の諸検査
1.胸部X線写真
2.心電図
3.血液検査(肝機能、腎機能、貧血、感染症、凝固能)
4.肺機能検査:いわゆる肺活量の検査
5.ウィルス検査:B型・C型肝炎ウィルス、エイズウィルス(プライバシー保護のためインフォームド・コンセント後施行)
6.血糖検査:糖尿病治療中の患者さん:血糖値が高すぎる場合、緊急手術を除いて、手術を延期します。術後合併症の予防に血糖コントロールはとても大切です。
7.細菌検査:毒性の強いMRSAの有無を調べます。もし陽性の場合、除菌してから手術します。
8.CT検査:脳梗塞の既往歴、脳虚血発作疑いの患者さん、頸部血管に雑音を聴取できる患者さん
入院時担当外科医による面談と診察
1.病歴の再チェック
2.症状
3.内服薬のチェック
4.過去の手術歴
5.アレルギー・気管支喘息の有無
6.抗生剤皮内テスト
最近、抗生剤の皮内テストの有用性が議論されています。
確かに、皮内テストが陰性でも抗生剤を静脈内に注射しアレルギー反応を起こす人もいます。しかし非常に少数の方です。もし皮内反応が陽性であれば、その系統の抗生剤を避けることができます。当科では薬剤アレルギー歴と皮内テストを施行し、少しでもアレルギーに起因する事故が減らせるよう努力しています。
手術の最終説明
・手術日の前週木曜日に行ないます。
・インフォームド・コンセントの対象者:手術患者本人、配偶者、親、兄弟など
手術前日
1.全身剃毛(首から足首まで全身の毛を剃ります。毛には無数の細菌が常在し、これらの菌が術後感染症の原因となります)。
その後シャワー浴して頂きます。
2.麻酔科担当医による回診・麻酔についての説明
3.夕食までは普通に摂っていただきます。その後は絶飲食となります。
寝る前に下剤と睡眠薬を服用します。普段は睡眠薬を必要としない方でも、手術前となると気が高ぶり眠れません。
睡眠薬を飲んで、十分休息をとって下さい。
手術当日
1.手術への不安を少しでも和らげるため抗不安剤を服用していただきます。少し眠くなります。
2.起床後浣腸します。この処置で4-5日間は大便の心配がありません。
3.口腔内の衛生の観点から手術1時間前に消毒薬でうがいをします。
退院の目安
・術後10-14日で心臓カテーテル検査を行います:冠動脈バイパス術患者を対象
・体外循環を用いない冠動脈バイパス手術(OPCAB):術後2週退院可能
最近は低侵襲手術の導入により、全国の病院で術後10-14日で退院していく患者さんが増えました。しかし多くの医学的問題を抱えている患者さんには、「手術して2週間経ったから大丈夫」と言われても安心して退院できないでしょうし、核家族のため日中患者さん一人で自宅養生するのも不安があるとの声もあります。
当科では患者さん本人と家族の方々が心身とも安心して退院できるよう入院リハリビテーションを行います。
・体外循環を用いる種々の手術:術後3-4週
・手術以前よりある併用症や心臓以外の合併症の治療のため、該当科で引き続き入院治療を受けていただく事もできます。多くは心疾患のため全身麻酔のリスクが大きい他科の手術などです。

すでに当院で心臓血管手術を受けた方へ
重いものを持ち上げない
胸骨切開後ワイヤーで胸骨を固定しています。手術のために胸骨を骨折させた状態ですから、骨が付くには通常の骨折と同様2-3ヶ月必要です。この時期に重いものを持ち上げたりするとワイヤーが切れることがあります。もし胸骨が割れてしまうと、手術で胸骨を再固定しなければなりません。目安として10kg以上のものを持ち上げないようにしましょう。
例)10kgのお米、買い物で両手にたくさんの買い物袋を下げること、ふとんの上げ下ろし、満員電車・バスでつり革につかまること、お子さんを抱えること
階段
階段昇降をしてはいけない理由がありません。しかし入院が長いと脚の衰えもありますから、はじめはゆっくりと歩き、徐々に慣らしていきましょう。
自動車の運転
術後1-2ヶ月間は運転を避けた方が良いでしょう。安全上の問題が第一ですが、それ以外には運転中の集中力の低下や反射神経の衰えがあります。
また術後数週間は若干の視力の低下(調節力も含めた)もあります。
手術の傷のため腕、下肢の動きが制限されブレーキに支障がでるかもしれません。
交通事故に巻き込まれた場合、胸骨をハンドルで打撲する危険性もあります。
年齢・個人差があります。外来主治医にご相談ください。
手術の傷の観察
入浴時には必ず手術創部(傷)を観察するようにしましょう。普通の全身ソープで洗っても大丈夫です。入浴に伴い手術の傷に貼ってある粘着テープ(ステリーストリップ)の縁が捲くれ上がり始めます。退院後2週ぐらいで全部剥がしましょう。 もし手術の傷が腫れたり、赤くなったり、浸出液(膿)が出て痛むようでしたら主治医に連絡してその後の指示を受けましょう。通常皮下の吸収糸への感染が多いですが、稀に重篤な胸骨炎を合併していることもあります。決して市販の軟膏などは塗らないで下さい。
傷に沿った痒み、チクチク感は術後よくみられるもので心配ありません。
手術の傷の痛み?それとも心臓の痛み?
冠動脈バイパス手術を受けた方で手術前と同じような症状を自覚された時はすぐに主治医に連絡し指示を仰ぎましょう。心臓とは関係ない痛み、傷の痛みとの違いは
・ 正確にどこが痛いのか、調子悪いのか指させる。
・ 指先で押すと痛みが強くなる。
・ 体位を変えたり、深呼吸することで症状が緩和する。
禁煙の継続
手術前からタバコを吸っていた方も、手術のため余儀なく禁煙状態にさせられたはずです。
この禁煙状態の継続ほど大切なことはありません。
喫煙を続ければ
・ 心拍数が増加し、心臓の仕事を増やす
・ 血管を細くさせる→狭心症の再発を引き起こします。
・ 血圧を上げる→心臓をはじめ様々な臓器のとって負担となります。
・ 冠動脈の痙攣を起こす(スパズムと言います)
と言った悪い影響しかありません。挙句の果てに再手術になることもあり、最初の手術時の勇気と努力が台無しです。
主治医に相談した方が良い症状や徴候
・手術前と同じ性質の胸痛
・風邪症状のない38度以上の発熱が3日以上続く場合
・抜歯後、検査後の38度以上の発熱
・むくみを伴う体重の増加
・安静時の息切れ、気管支喘息の既往がない喘鳴
・手術の傷が赤く腫れている、触ると痛い、浸出液や膿のようなものがでている場合

外来診療担当医

スタッフ紹介
役 職 |
氏 名 |
専 門 分 野 |
認定医・専門医 |
|---|---|---|---|
部 長 |
ぼんこはら ゆきひろ 盆子原 幸宏 |
心臓血管外科全般 |
・医学博士 ・心臓血管外科修練指導者 ・日本心臓血管外科専門医(三学会合同) ・日本外科学会専門医 ・日本循環器学会専門医 ・腹部ステントグラフト指導医 ・胸部ステントグラフト指導医 ・下肢静脈瘤血管内焼灼術指導医 |
医 師 |
くめ ゆうた 久米 悠太 |
心臓血管外科全般 |
・医学博士 ・日本心臓血管外科専門医(三学会合同) ・日本外科学会専門医 ・下肢静脈瘤血管内焼灼術実施医 ・腹部ステントグラフト実施医 ・胸部ステントグラフト実施医 |
医 師 |
あかし よしふみ 赤司 佳史 |
心臓血管外科全般 |

注意事項
このホームページ上の情報は、インターネット上における有効利用を目的として提供しています。掲載内容は当心臓血管外科で日常行っている現状やポリシーを示していますが、すべての方に当てはまることを保証するものではありません。情報の利用は、利用者自身の自由な判断と責任で行って下さい。 万一、情報の利用の結果、利用者において不都合、不利益が発生することがあっても、情報の提供者側は一切責任を負えないことをご了解下さい。













